BPCO, apnées du sommeil, fibrose pulmonaire, etc. Les actualités de...
Qualifiée de « tueur silencieux », la broncho-pneumopathie chronique obstructive (BPCO) est une maladie pulmonaire qui se caractérise par une inflammation et une obstruction lente et généralement progressive des bronches.
L’une des premières causes de la méconnaissance de la BPCO tient à son caractère sournois et insidieux.



Les facteurs pouvant favoriser l’apparition d’une bronchopneumopathie chronique obstructive (BPCO) sont multiples.
Une exposition prolongée, active ou passive, à des facteurs irritants tels que le tabac.
Dans 85 % des cas, le tabac joue un rôle central dans la survenue de la maladie. Plus un individu a fumé, plus il risque de développer une BPCO. Même pour une faible exposition, le tabagisme, y compris le tabagisme passif constituent un risque dont il faut tenir compte. A partir d’un paquet de cigarettes par jour pendant 15 ans (soit 15 paquets-années), le risque devient significatif.
La fumée du tabac contient des substances toxiques et irritantes qui viennent déstabiliser et progressivement détruire le revêtement protecteur des bronches, constitué à la fois par les cellules ciliées, qui rejettent poussières et microbes, et les cellules glandulaires, qui secrètent une substance (le mucus) engluant les impuretés. Chez un fumeur, les cellules ciliées ne nettoient plus, et pour compenser, les cellules glandulaires surproduisent du mucus. Le calibre des bronches se réduit, la bronchite chronique apparaît. En parallèle, le tabac détruit progressivement la paroi des alvéoles pulmonaires : c’est l’emphysème.
L’air parvient difficilement à s’évacuer des poumons et reste piégé (hyperinflation). La respiration devient laborieuse, accompagnée d’une diminution de la capacité inspiratoire. Par la suite, l’oxygénation du sang peut diminuer, tout comme l’élimination du gaz carbonique.
Le poids de la cigarette ne doit pas pour autant masquer les autres causes de BPCO. Les polluants intérieurs, industriels ou atmosphériques procèdent en effet du même mécanisme destructeur.
Enfin, les infections respiratoires à répétition dans l’enfance peuvent entamer le capital souffle à l’âge adulte et favoriser l’apparition d’une BPCO .
Une maladie qui reste longtemps silencieuse
La BPCO reste longtemps silencieuse. Elle se manifeste par des symptômes dont les principaux sont l’essoufflement, la toux, les expectorations et une difficulté à respirer pendant l’effort physique, appelée dyspnée. Ces signes sont souvent négligés par le patient lui-même, par son entourage, voire par les soignants.
Tousser et cracher : des symptômes qui doivent alerter
Une BPCO débute le plus souvent par une toux matinale que l’on a tendance à banaliser en l’appelant « la toux du fumeur ». Elle est alors considérée à tort comme une conséquence normale et sans gravité du tabagisme. Au contraire, elle peut marquer le début d’une authentique maladie.
Elle peut évoluer vers une bronchite chronique, c’est-à-dire des épisodes de surinfection des bronches se répétant deux ou trois fois par an, plusieurs années de suite. Il est cependant aussi possible de développer une BPCO sans présenter les symptômes de la bronchite chronique.
En théorie, une personne en bonne santé ne crache pas. L’expectoration est un signe de réaction de défense de la muqueuse qui tapisse l’intérieur des bronches face à une agression.

Tout fumeur, homme ou femme, qui tousse et crache fréquemment et/ou qui se sent essoufflé pour des efforts de la vie courante devrait se voir proposer un bilan pneumologique comprenant une mesure du souffle.
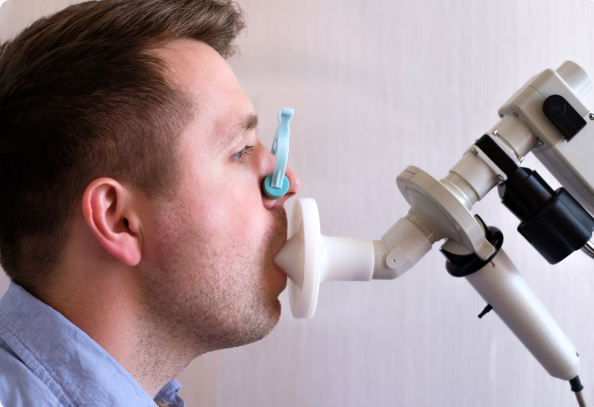
La prise en soin de la BPCO repose sur quatre piliers fondamentaux que sont l’arrêt du tabac et l’exposition aux autres polluants (intérieurs, extérieurs, au travail, etc.), la prise de bronchodilatateurs, la prévention des infections respiratoires via la vaccination et la reprise ou le maintien d’une activité physique adaptée.
Arrêter de fumer présente un immense bénéfice quel que soit le stade de la BPCO, la quantité de tabac consommée ou encore la durée de consommation. Le sevrage tabagique permet très rapidement de retrouver le goût et l’odorat (dès 48h de sevrage), ainsi que le souffle (après plusieurs semaines à quelques mois). Il réduit les périodes d’aggravation de la maladie (exacerbations), les épisodes de toux, les complications respiratoires et cardiovasculaires, ainsi que la qualité de vie.
Toute infection chez une personne souffrant d’une maladie respiratoire obstructive peut aggraver une situation précaire du point de vue respiratoire et conduire à l’hospitalisation. Les infections bactériennes ou virales (rhinovirus, adénovirus, virus respiratoire syncytial, virus grippaux influenza…) sont une cause fréquente d’exacerbations dans la BPCO.
La maladie BPCO confère à elle seule un surrisque de pneumopathies bactériennes à pneumocoques et ce risque intrinsèque s’ajoute à d’autres, tels un âge avancé, un diabète ou encore une corticothérapie, y compris inhalée. Les patients BPCO sont donc plus à risque de développer une infection respiratoire que la population générale. Si la prévention par la vaccination est fondamentale, la couverture vaccinale reste largement insuffisante.
Quelles sont les vaccinations indispensables ?
Des médicaments qui relâchent les bronches
Les bronchodilatateurs ne guérissent pas la BPCO pas mais apportent un confort respiratoire et préviennent les crises qui aggravent la maladie.
Les règles de bon usage des systèmes d’inhalation sont primordiales pour une délivrance efficace du traitement bronchodilatateur.
60 à 80 % des personnes BPCO ne se servent pas correctement de leur inhalateur. Or, un traitement bronchodilatateur qui n’est que partiellement délivré au plus près des bronches est risqué pour la santé et peut favoriser la survenue d’exacerbations.*.
Il est recommandé de contrôler leur utilisation au moins une fois par an, inhalateur en main, avec le médecin traitant, le pneumologue, le pharmacien ou le kinésithérapeute.

La réadaptation respiratoire est une prise en soins globale du patient axée autour de deux grands piliers que sont le réentraînement à l’effort et l’éducation thérapeutique du patient (ETP) à propos de la maladie et de la gestion des thérapeutiques.
Les centres de réadaptation, répartis sur toute la France, proposent une prise en charge multidisciplinaire (pneumologie, kinésithérapie, ergothérapie, activité physique adaptée, diététique, psychologie, gestion du stress et assistance sociale).
Le programme est personnalisé afin de répondre aux besoins de chaque patient. La réadaptation respiratoire peut être réalisée en hospitalisation complète (de 4 à 6 semaines), en hôpital de jour (2 ou 3 fois par semaine) et aussi à domicile.
Les bénéfices ressentis sont majeurs : amélioration de la qualité de vie, maintien de l’autonomie, symptômes allégés mais aussi prévention des complications de la maladie (exacerbations). C’est aussi l’occasion de pouvoir échanger avec d’autres personnes concernées par une maladie respiratoire chronique et d’être bien informé en vue de prolonger ses acquis au retour à la maison.

L’activité physique adaptée (APA) permet de bouger, à son rythme, en toute sécurité. Pratiquée régulièrement, elle entraîne une forte amélioration de l’aptitude à l’effort et de la qualité de vie au quotidien. Ses bienfaits sont aussi reconnus pour maintenir sur le long terme les acquis d’une réadaptation respiratoire sur le plan physique.
L’activité physique est reconnue comme le traitement le plus efficace des maladies respiratoires. Elle permet de stabiliser la BPCO elle-même, la personne qui vit avec mais aussi d’éviter l’isolement progressif que peut entraîner la maladie. Il est en effet souvent plus motivant de pratiquer une activité ensemble.
L’oxygénothérapie
L’oxygénothérapie est un médicament délivré sur prescription médicale.
120 000 personnes atteintes de formes sévères de la maladie sont sous oxygénothérapie.
La transplantation pulmonaire
La transplantation pulmonaire a fait d’immenses progrès ces vingt, voire ces dix dernières années. Environ 350 transplantations de poumons sont réalisées par an en France. La part des personnes BPCO dans la totalité des transplantations pulmonaires est de 30 % (soit 113 transplantations) en 2017. Les autres (70 %) sont constitués principalement de personnes souffrant de fibrose pulmonaire et de mucoviscidose.
🔍 Lire notre dossier complet à la transplantation pulmonaire
La technique mini-invasive de réduction de volume endoscopique de l’emphysème pulmonaire par valves endobronchiques est nouvellement disponible en France. Elle est intégralement prise en charge par l’Assurance-maladie depuis mai 2020. Elle doit être évoquée chez toute personne atteinte de BPCO associée à un emphysème sévère.
🗒 Lire la brochure d’information.
Au sommaire :
Qu’est-ce que l’emphysème ?
En quoi consiste le traitement par valves endobronchiques ?
Qui peut bénéficier des valves endobronchiques ?
L’intervention : ce qu’il faut savoir
Après l’intervention : les points importants
Informations pratiques
Les patients témoignent
 L’ergothérapie fournit une aide aussi essentielle qu’insoupçonnée aux malades insuffisants respiratoires dont les personnes atteintes de BPCO. La finalité de cette discipline est de maintenir l’autonomie et l’indépendance fonctionnelle de la personne souffrant d’une maladie chronique et / ou d’une situation de handicap. L’objectif est d’apprendre à adopter une respiration plus contrôlée et consciente au moment où le corps le nécessite particulièrement dans les activités du quotidien : monter dans une voiture, gravir un escalier, prendre sa douche, etc. Ce travail passe par l’identification et l’apprentissage de postures et d’une gestuelle qui visent à limiter l’essoufflement et à gérer son souffle dans les activités habituelles mais aussi par le réaménagement de l’environnement ou encore la gestion de l’oxygénothérapie. En savoir plus
L’ergothérapie fournit une aide aussi essentielle qu’insoupçonnée aux malades insuffisants respiratoires dont les personnes atteintes de BPCO. La finalité de cette discipline est de maintenir l’autonomie et l’indépendance fonctionnelle de la personne souffrant d’une maladie chronique et / ou d’une situation de handicap. L’objectif est d’apprendre à adopter une respiration plus contrôlée et consciente au moment où le corps le nécessite particulièrement dans les activités du quotidien : monter dans une voiture, gravir un escalier, prendre sa douche, etc. Ce travail passe par l’identification et l’apprentissage de postures et d’une gestuelle qui visent à limiter l’essoufflement et à gérer son souffle dans les activités habituelles mais aussi par le réaménagement de l’environnement ou encore la gestion de l’oxygénothérapie. En savoir plus
 Les thérapies du souffle
Les thérapies du souffle
Lorsqu’on vit avec une maladie respiratoire chronique, ou celle d’un proche, prendre soin de soi passe aussi par la mise en place d’activités douces dont les nombreux bienfaits sur le corps mais aussi l’esprit sont de plus en plus reconnus.










![[ Vidéo ] "J'ai recommencé à danser il y a deux ans, même avec de l'oxygène !"](https://sante-respiratoire.com/wp-content/uploads/2021/03/MarieHenriot_Temoignage_1.png)